2. Wissenschaftlich fundierte Produkte für Polyneuropathie-Betroffene
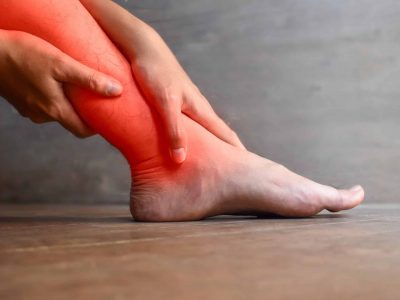
Swiss Medical Food entwickelt innovative Produkte zur Unterstützung bei chronischen Erkrankungen wie Polyneuropathie, basierend auf natürlichen, entzündungshemmenden und regenerationsfördernden Wirkstoffen wie einem patentierten Fettsäurengemisch (u.a. Omega-3 und Linolensäure) sowie Palmitoyl-Ethanol-Amid (PEA).
Die Produkte kombinieren wissenschaftliche Erkenntnisse mit diätetischen Lösungen, um die Nervengesundheit zu fördern und Symptome wie Schmerzen und Entzündungen zu lindern. Ihr Ansatz verbindet systemische und lokale Anwendungen, die eine effektive Ergänzung zur medizinischen Therapie darstellen können.
So vereint beispielsweise die OnLife®-Reihe modernste Erkenntnisse aus der Forschung zur Wirkung ausgewählter natürlicher Inhaltsstoffe wie:
Swiss Medical Food entwickelt innovative Produkte zur Unterstützung bei chronischen Erkrankungen wie Polyneuropathie, basierend auf natürlichen, entzündungshemmenden und regenerationsfördernden Wirkstoffen wie einem patentierten Fettsäurengemisch (u.a. Omega-3 und Linolensäure) sowie Palmitoyl-Ethanol-Amid (PEA).
- Palmitoyl-Ethanol-Amid (PEA): Reduziert Entzündungen und schützt überreiztes Nervengewebe.
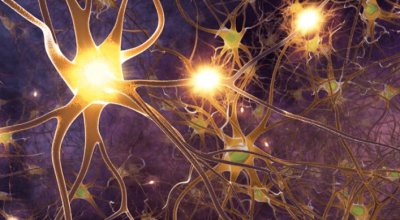
- Omega-3-Fettsäuren: Unterstützen die Regeneration und Funktionserhaltung der Nervenzellen.
- Alpha-Linolensäure: Wirkt entzündungshemmend und stärkt Zellmembranen.
- Vitamin B12: Fördert die Nervengesundheit und den Stoffwechsel.
Swiss Medical Food setzt auf eine doppelte Wirkung:
- Systemisch: OnLife®-Tabletten wirken im gesamten Körper und unterstützen die Nervengesundheit langfristig.
- Lokal: Die OnLife®-Creme wird direkt auf betroffene Stellen aufgetragen, um gezielt Schmerzen zu lindern und Entzündungen zu reduzieren.
Diese Kombination ermöglicht eine umfassende und individuelle Behandlung, die unter ärztlicher Aufsicht optimal an die Bedürfnisse der Betroffenen angepasst werden kann.
4. Vorteile für Polyneuropathie-Erkrankte
Die Produkte von Swiss Medical Food sind gut verträglich und basieren auf natürlichen und körpereigenen Wirkstoffen. Sie sind genau wie HiToP® PNP frei von bekannten Neben- oder Wechselwirkungen und für eine langfristige Anwendung geeignet.
5. Mehr als nur Nahrungsergänzung bei Polyneuropathie
Neben Lebensmitteln für besondere medizinische Zwecke zur ergänzenden Therapie bietet Swiss Medical Food auch umfassende Informationen zur Erkrankung und ergänzt das Angebot mit praktischen Materialien wie Büchern und Kursen, die Betroffenen helfen sollen, ihre Lebensqualität zu verbessern und aktiv an der eigenen Behandlung mitzuwirken.
Weitere Details und Bestellmöglichkeiten finden Sie auf der Website von Swiss Medical Food.